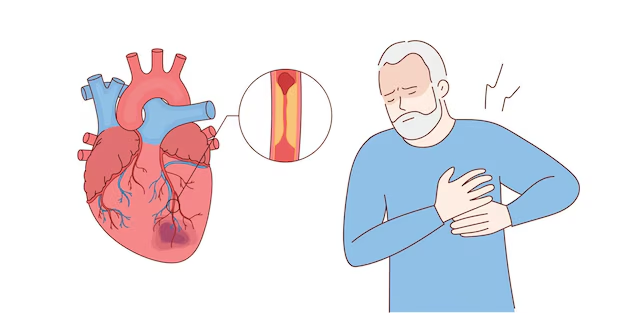
Что такое инфаркт
Инфаркт — это некроз тканей из-за нарушения локального кровообращения в органе (ишемии).
Инфаркт может возникнуть в почках, головном мозге, селезёнке, лёгких, кишечнике и других органах. Кроме того, в зависимости от локализации, нарушение может иметь собственное название. Например, инфаркт головного мозга — это ишемический инсульт, а инфаркт кишечника — мезентериальный тромбоз. Однако чаще всего под инфарктом подразумевают инфаркт миокарда.
Миокард — мышечная ткань сердца. Он последовательно сокращается и расслабляется в различных отделах — желудочках и предсердиях, заставляя сердце биться и перекачивать кровь.
Однако кровь, которую прокачивает сердце, не питает миокард. За его кровоснабжение отвечают отдельные сосуды — коронарные вены и артерии.
Причины инфаркта миокарда
Наиболее распространённая причина инфаркта миокарда — атеросклероз, который сопровождается формированием атеросклеротических бляшек. На эту патологию приходится до 90% всех случаев инфаркта миокарда.
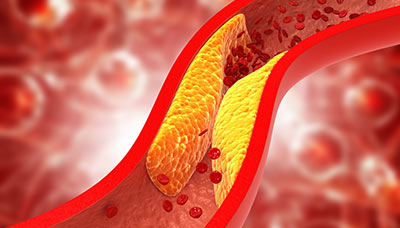
Сужение просвета сосуда при атеросклерозе
При атеросклерозе на стенках сосудов формируются холестериновые бляшки с тромбами, которые частично или полностью перекрывают кровоток.
Другие причины развития инфаркта миокарда:
- спазм — локальное сужение просвета артерии. Например, при употреблении наркотиков, сильном стрессе и сверхтяжёлых физических нагрузках;
- тромбоз — закупорка сосуда сгустком крови (тромбом), например при разрыве атеросклеротической бляшки или нарушениях свёртываемости крови;
- эмболия — частичная или полная закупорка сосуда посторонним телом (эмболом). Например, тромбом, который образовался в крупной артерии, а затем оторвался, переместился с кровотоком и «застрял» в просвете более узкой коронарной артерии. При онкологических заболеваниях эмболом может стать часть новообразования;
- гипоксия — недостаточное поступление кислорода с кровотоком;
- расслоение аорты или коронарной артерии;
- наследственные патологии коронарных артерий.
Симптомы инфаркта миокарда
Инфаркт миокарда — острое состояние, вызванное повреждением участка ткани сердечной мышцы. Вопреки расхожему стереотипу, далеко не всегда инфаркт сопровождается острой загрудинной болью слева.
При повторном инфаркте миокарда, а также при сахарном диабете симптомы инфаркта миокарда могут быть стёртыми.
Общие симптомы инфаркта:
- острая непроходящая боль в середине грудной клетки, которая может отдавать в левую лопатку, челюсть, шею, левую руку, плечо или спину;
- приступообразная зубная боль, боль в левой стороне челюсти, в левом плече, локте или ноге (приступы длятся по 10-15 минут, затем проходят);
- холодный липкий пот, бледность кожи;
- постоянное чувство страха смерти (особенно во время приступов), несвойственная больному тревожность, иногда — паника;
- ощущение сдавливания или жжения в районе сердца (в груди слева) или пищевода;
- симптомы, напоминающие пищевое отравление: изжога, боль в животе, тошнота и рвота;
- симптомы, напоминающие приступ астмы: сильная слабость, головокружение, одышка, ощущение нехватки воздуха;
- внезапное беспричинное повышение температуры до 38,5 °C.
При наличии одного или нескольких признаков инфаркта важно не терпеть и не ждать, что приступ боли пройдёт, а сразу вызвать скорую помощь: позвонить по номеру 103 или 112, назвать диспетчеру адрес, пол и возраст пациента, а также рассказать о симптомах.
Инфаркт — смертельно опасное состояние. Чем раньше начато лечение, тем выше шанс на выздоровление.
Профилактика инфаркта миокарда и прогноз
Профилактика инфаркта миокарда включает:
- умеренную физическую нагрузку, активный образ жизни;
- отказ от курения и алкоголя;
- правильное питание: больше овощей, меньше солёной и жирной пищи;
- полноценный сон;
- контроль артериального давления;
- контроль уровня глюкозы в крови;
- периодическое обследование у терапевта или кардиолога с ЭКГ даже при отсутствии жалоб. Это особенно важно, если инфаркты были у близких родственников.
После перенесённого инфаркта миокарда следует:
- соблюдать рекомендации лечащего врача и вовремя принимать назначенные лекарства;
- давать умеренную физическую нагрузку;
- полностью отказаться от вредных привычек;
- правильно питаться, ограничить солёную и жирную пищу;
- следить за уровнем артериального давления и незамедлительно обращаться к врачу при его аномальных изменениях;
- регулярно обследоваться: проверять маркеры хронической патологии миокарда (NT-proBNP), выполнять общий анализ крови, проверять уровень железа и электролитов, показатели биохимии крови, углеводного и липидного обмена, уровень гормонов щитовидной железы, сдавать общий анализ мочи, проходить ЭКГ и эхокардиографию;
- контролировать сопутствующие хронические заболевания, если они есть (сердечно-сосудистые патологии, атеросклероз, сахарный диабет).